کاردیومیوپاتی در واقع دستهای از بیماریهای قلبی هستند که لایه میوکارد یا عضلانی قلب را درگیر میکنند. این بیماریها باعث ضعیف شدن عضله قلب شده و در نتیجه آنها، قلب نمیتواند مانند قلب خون را درون عروق پمپاژ کند.
کاردیومیوپاتیها انواع مختلفی دارند و به دلایل بسیار متفاوتی ایجاد میشوند، بیماری عروق کرونر قلب و مصرف برخی داروها، از علل ابتلا به این دسته از بیماریهای قلبی هستند. آریتمیهای قلبی و نارسایی قلب، از دسته عوارض شایع کاردیومیوپاتیهای است.
با درمان صحیح میتوان از آسیب بیشتر و عوارض شدیدتر پیشگیری کرد. درمان درست و به موقع میتواند ابتلا به نارسایی قلبی را به تاخیر بیندازد.
در این مقاله از وبسایت دکتر امید شافع، شما را با انواع کاردیومیوپاتیها و علائم آنها بیشتر آشنا میکنیم.
انواع کاردیومیوپاتی
کاردیومیوپاتیها به طور کلی به 4 دسته تقسیم میشوند:
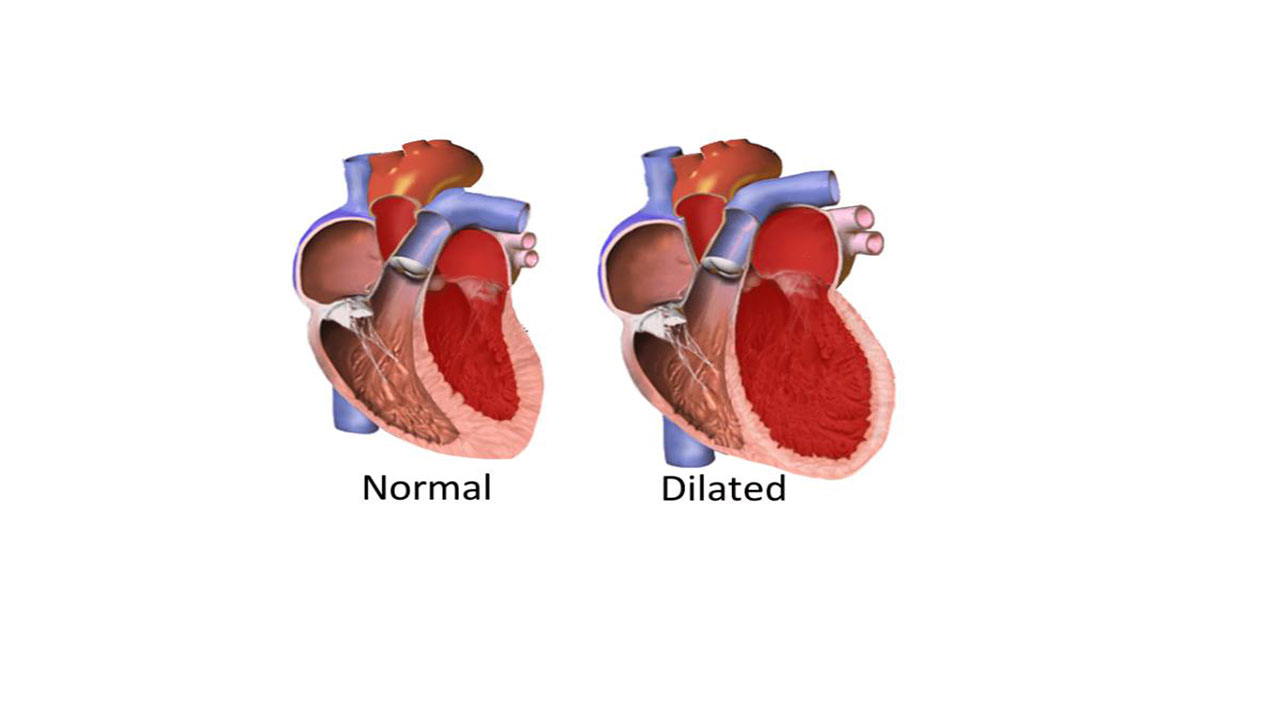
- کاردیومیوپاتی اتساعی: در کاردیومیوپاتی اتساعی، قلب بزرگ میشود. به این اتفاق در پزشکی کاردیومگالی میگویند. در اثر کاردیومگالی، لایه عضلانی قلب هم بزرگ شده و کش میآید. تاثیر این تغییرات، ضعیف شدن قلب و کاهش توانایی آن در پمپاژ خون است. کاردیومیوپاتی اتساعی، از انواع دیگر شایعتر است. این بیماری ممکن است دلیل ارثی داشته باشد و یا در اثر سایر بیماریهای قلبی، مانند بیماری عروق کرونر قلب ایجاد شود.
- کاردیومیوپاتی هیپرتروفیک: در کاردیومیوپاتی هیپرتروفیک، دیوارههای قلب دچار هیپرتروفی شده و ضخیمتر از حالت عادی میشود. این اتفاق بر جریان خون در قلب تاثیر میگذارد. این دسته از کاردیومیوپاتیها، زمینه ژنتیکی دارند. از عوارض کاردیومیوپاتیهای هیپرتروفیک، میتوان اختلالات الکتریکی و آریتمیهای قلبی را نام برد. فشار خون بالا، افزایش سن، دیابت و بیماریهای غده تیروئید هم میتوانند باعث این نوع از کاردیومیوپاتیها شوند. در مواردی هیچ علت مشخصی برای این بیماری پیدا نمیشود.
- دیسپلازی بطن راست آریتموژنیک (ARVD): این نوع از کاردیومیوپاتیها بسیار نادر هستند. یکی از دلایل اصلی مرگ ناگهانی در ورزشکاران جوان، همین بیماریها است. این بیماری هم همانند سایر انواع کاردیومیوپاتیها، زمینه ژنتیکی دارند. در دیسپلازی بطن راست آریتموژنیک، بافت چربی و فیبروزه جایگزین بافت عضلانی در بطن راست میشود. آریتمی و اختلال جدی در عملکرد بطن راست، از عوارض این بیماری است.
- کاردیومیوپاتی محدود کننده یا رستریکتیو: در کاردیومیوپاتی رستریکتیو، بطنها سفتتر از حالت معمول شده و در نتیجه نمیتوانند به خوبی شل شوند تا از خون پر شوند. بیماریهای مختلف قلبی، ایجاد بافت اسکار در قلب و رسوب پروتئینهای آمیلوئید، از علل این بیماری است. کاردیومیوپاتی رستریکتیو، یکی از عوارض مهم و نسبتا شایعی است که پس از پیوند قلب دیده میشود.
علائم کاردیومیوپاتیها چیست؟
علائم همه انواع کاردیومیوپاتیها مشابه یکدیگر است. در همه انواع، مشکل ناتوانی قلب در پمپاژ خون است. از علائم شایع کاردیومیوپاتیها میتوان موارد زیر را نام برد:
- ضعف عمومی و خستگی
- تنگی نفس، به ویژه در هنگام ورزش یا فعالیت
- سبکی سر یا سرگیجه
- درد قفسه سینه
- تپش قلب
- غش کردن
- فشار خون بالا
- تورم شکم
- سرفه هنگام دراز کشیدن
- ادم یا تورم پا، مچ پا، ساق پا یا سایر قسمتهای بدن
چه چیزی باعث کاردیومیوپاتی میشود؟
طبق تحقیقات انجام شده و گفته انجمن ملی قلب آمریکا، در بیشتر موارد هیچ دلیل مشخصی برای کاردیومیوپاتی پیدا نمیشود. در موارد دیگر، علت میتواند ارثی یا اکتسابی باشد:
در کاردیومیوپاتیهای ارثی، بیمار ژنهای بیماری را از والدین خود دریافت میکند.
در موارد اکتسابی، یک بیماری زمینهای باعث ایجاد کاردیومیوپاتی میشود. از بیماریهای شایعی که میتوانند باعث ایجاد انواع مختلف کاردیومیوپاتیها شوند، میتوان موارد زیر را نام برد:
- بیماری عروق کرونر
- آسیب بافت قلب در اثر حمله قلبی
- عفونت لایههای مختلف قلب
بیشتر بخوانید: آناتومی قلب انسان | بررسی گردش خون و ضربان قلب
عوامل خطر ابتلا به کاردیومیوپاتیها
هر فردی با هر جنسیت و در هر سنی ممکن است به این بیماریها مبتلا شود. برخی موارد خطر ابتلا به این بیماریها را بیشتر میکنند:
- سابقه خانوادگی کاردیومیوپاتی، ایست قلبی ناگهانی یا نارسایی قلبی
- بیماری عروق کرونر
- پرفشاری خون مزمن (طولانی مدت).
- آسیب به قلب در اثر حمله قلبی
- عفونت هایی که باعث التهاب قلب میشوند
- اختلالات دریچهای قلب
- ابتلا به کووید 19
- دیابت
- چاقی
- بیماریهای تیرویید
- مصرف بیش از اندازه نوشیدنیهای الکلی
- سارکوئیدوز
- هموکروماتوز
- آمیلوئیدوز
- اختلالات بافت همبند
- استفاده از کوکائین یا آمفتامین ها
- برخی از انواع داروهای درمان سرطان
- قرار گرفتن در معرض مواد محرک، مانند سموم یا فلزات سنگین
ابتلا به بیماری ایدز و عفونت با ویروس HIV هم میتواند خطر ابتلا به کاردیومیوپاتی اتساعی و به طور کلی نارسایی قلبی را بیشتر کند. تحقیقی که در سال 2016 انجام شد نشان داد، که داروهایی که برای درمان ایدز استفاده میشوند هم میتوانند خطر ابتلا به این بیماریها را کمی افزایش دهند.
بیشتر بخوانید: عملکرد قلب + تستها و آزمایشهای ارزیابی عملکرد قلب و عروق
کاردیومیوپاتی چگونه تشخیص داده میشود؟
اطلاعات حاصل از 4 مورد زیر در تشخیص کاردیومیوپاتیها اهمیت دارد:
- سابقه پزشکی خود بیمار
- سابقه پزشکی خانواده بیمار
- معاینه
- نتیججه تستها و روشهای تشخیصی
پزشک از آزمایشهای زیر برای تشخیص این بیماریها استفاده میکند:
- آزمایش خون: با کمک آزمایش خون میتوان ابتلا به سایر بیماریهایی که علائم مشابه دارند را رد کرد. همچنین مارکرهای خونی میتوانند اطلاعات زیادی را در رابطه با سلامت قلب به پزشک بدهند.
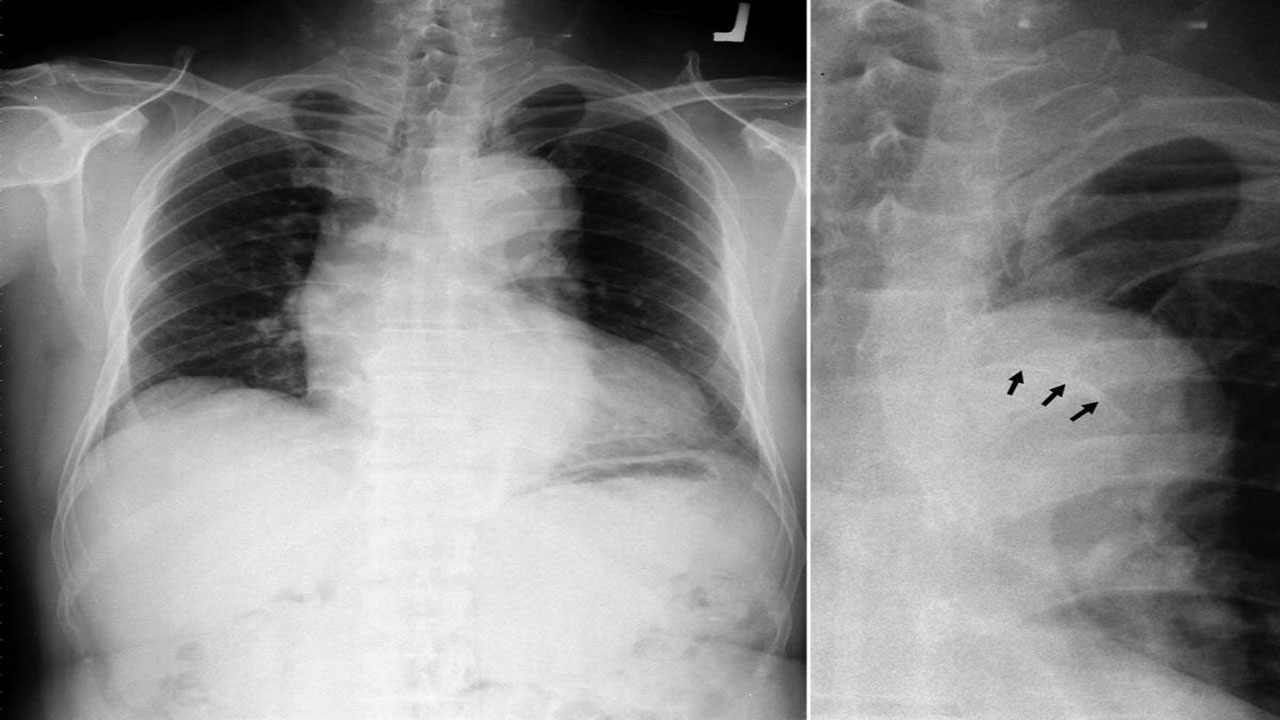
- رادیوگرافی: رادیوگرافی قفسه سینه میتواند به پزشک کمک کند تا اندازه و ساختار قلب و ریه را ببیند. بزرگ شدن قلب و یا جمع شدن مایع در ریهها با کمک رادیوگرافی قابل تشخیص است.
- تست ورزش یا استرس تست. با کمک تست ورزش میتوان عملکرد قلب را در هنگام ورزش و فعالیت بررسی کرد.
- الکتروکاردیوگرام. الکتروکاردیوگرام (EKG یا ECG) برای ارزیابی فعالیت الکتریکی قلب درخواست میشود. نتایج حاصل از آن میتواند به تشخیص بسیاری از اختلالات قلبی کمک کند.
- استفاده از هولتر قلبی: با کمک هولتر میتوان فعالیت الکتریکی قلب را در مدت طولانی مانند 24 تا 48 ساعت اندازه گیری کرد.
- اکوکاردیوگرافی. در اکوکاردیوگرافی از امواج صوتی برای بررسی ساختار و فعالیت قلب استفاده میشود.
- MRI قلب: با کمک این روش میتوان تصاویر با جزئیات بسیار بالا از قلب و عروق تغذیه کننده آن بدست آورد.
بعضی از روشهای تشخیصی هم برای تایید تشخیص به خصوص قبل از جراحی قلب کاربرد دارند:
- کاتتریزاسیون قلبی: در کاتتریزاسیون قلبی، یک لوله بلند و نازک از طریق یکی از وریدهای پا یا بازو وارد سیستم عروقی شده و تا قلب کشیده میشود. با کمک این روش میتوان اختلالات قلب و عروق تغذیه کننده آن را مشاهده کرد.
- آنژیوگرافی عروق کرونر. در این روش، پزشک ماده مخصوصی را تزریق میکند تا عروق کرونر در عکس رادیوگرافی مشخصتر شوند.
- بیوپسی میوکارد. در این روش، پزشک بخشی از لایه عضلانی قلب را برمیدارد. سپس نمونه بافتی برداشته شده زیر میکروسکوپ بررسی میشود.