بیماریهای قلبی و عروقی، مشکلات و آسیبهایی هستند، که قلب و عروق بدن را درگیر میکنند. شیوع بیماریهای قلبی بسیار بالاست به شکلی که امروزه طبق گزارش سازمان بهداشت جهانی، اولین علت مرگ در جهان، ابتلا به بیماریهای مختلف قلبی و عروقی است.
خوشبختانه میتوان با داشتن سبک زندگی و تغذیه سالم، تا حد زیادی از خود در برابر ابتلا به بیماریهای قلبی محافظت کرد. بعضی از مشکلات قلبی تا حدی زمینه ژنتیکی هم دارند و به همین دلیل افرادی که اعضای نزدیک خانواده آنها، مانند پدر و مادر، مبتلا به بیماریهای قلبی هستند، در ریسک بالاتری برای ابتلا به این بیماریها قرار دارند. این دسته از افراد باید توصیههایی مانند: ورزش منظم و تغذیه سالم را جدیتر بگیرند.
امروزه با درمانهای موجود، بسیاری از بیماریهای قلبی قابل کنترل هستند. پزشکان برای درمان این بیماریهای از دارودرمانی و روشهای مختلف جراحی کمک میگیرند.
سکته قلبی، بیماریهای عروق کرونر، اندوکاردیت و عفونتها و نقایص مادرزادی، از شایعترین بیماریهای قلبی هستند. اگر میخواهید در رابطه با این بیماریها و علائم هر کدام اطلاعات بیشتری بدست بیاورید، تا پایان این مطلب همراه ما باشید.
- قلب ما چگونه کار میکند؟
- علائم شایع بیماریهای قلبی و عروقی
- علائم بیماریهای عروق کرونر
- علائم بیماریهای قلبی ناشی از آریتمیهای قلبی (ضربان غیرطبیعی قلب)
- علائم نقایص و بیماریهای مادرزادی قلب
- علائم بیماریهای ناشی از مشکلات عضله قلب (کاردیومیوپاتیها)
- علائم بیماریهای قلبی ناشی از عفونتها
- علائم بیماریهای قلبی ناشی از مشکلات دریچهای
- به علائم هشداردهنده بیماریهای قلبی توجه کنید
- انواع بیماریهای قلبی و عروقی
- پیشگیری از بیماریهای قلبی و عروقی
قلب ما چگونه کار میکند؟
دانستن کمی اطلاعات در رابطه با ساختمان و نحوه عملکرد قلب، به درک بهتر بیماریهای قلبی کمک میکند. در این قسمت به طور خلاصه، شما را با نحوه گردش خون در بدن آشنا میکنیم.
بافتها و سلولهای بدن ما برای ادامه حیات به اکسیژن و مواد غذایی نیاز دارند. وظیفه خون رساندن این مواد به سلولها و جمعآوری و دفع مواد زائدی همچون دی اکسید کربن است. قلب اندامی ماهیچهای است، که در هر ضربان، خون را درون عروق به گردش در میآورد.
قلب از دو نیمه راست و چپ تشکیل شده است. هر نیمه خود از دو اتاقک تشکیل شده است. دهیلز اتاقک بالایی نام دارد که خون را دریافت میکند و بطن حفره پایینی نام دارد که با انقباض خود، خون را به درون عروق میفرستد.
سمت راست قلب مسئول گردش خون کوچک یا ریوی و سمت چپ قلب مسئول گردش خون سیستمی یا بزرگ قلب است.
در گردش خون کوچک، خون از وریدها وارد دهلیز راست شده و با عبور از دریچه سه لتی وارد بطن راست میشود. با انقابض بطن راست، خون از طریق شریان ریوی وارد ریهها شده و تبادل گازهای تنفسی در آنجا اتفاق میافتد. در مسیر خروج خون از بطن راست، دریچه دیگری به نام دریچه پولمونر یا دریچه شریان ریوی قرار دارد.
پس از تبادل گازها، خون پر اکسیژن یا به اصطلاح خون روشن، از طریق سیاهرگ ریوی وارد دهلیز چپ قلب میشود. دهلیز و بطن چپ هم مانند سمت راست قلب با دریچهای، به نام دریچه میترال از هم جدا میشوند. با انقباض بطن چپ، خون از طریق شریان بسیار بزرگی به نام آئورت، از قلب خارج شده و در تمام بدن به گردش در میآید. باز هم مانند سمت راست قلب، دریچهای به نام دریچه آئورت بین بطن چپ و شریان آئورت قرار دارد.
به انقباض قلب، سیستول و به فاز استراحت قلب، دیاستول گفته میشود. تمام فعالیتهای قلب با هماهنگی و نظم خاصی اتفاق میافتند. محرک انقباض یا همان تپیدن قلب، شبکهای از رشتهها هستند، که تحریک الکتریکی ایجاد شده در تعدادی از سلولهای قلبی را در تمام عضله قلب پخش میکنند.
نقص و آسیب در هریک از این قسمتها، میتواند باعث بیماریها و مشکلات زیادی شود، که در ادامه به تفصیل به آنها میپردازیم.
علائم شایع بیماریهای قلبی و عروقی
بیماریهای قلبی به انواع مختلفی تقسیم میشوند، که هر کدام، علائم و نشانههای مخصوص به خود را دارند. در این قسمت شما را با علائم و نشانههای شایع چند گروه از بیماریهای قلبی بیشتر آشنا میکنیم.
علائم بیماریهای عروق کرونر
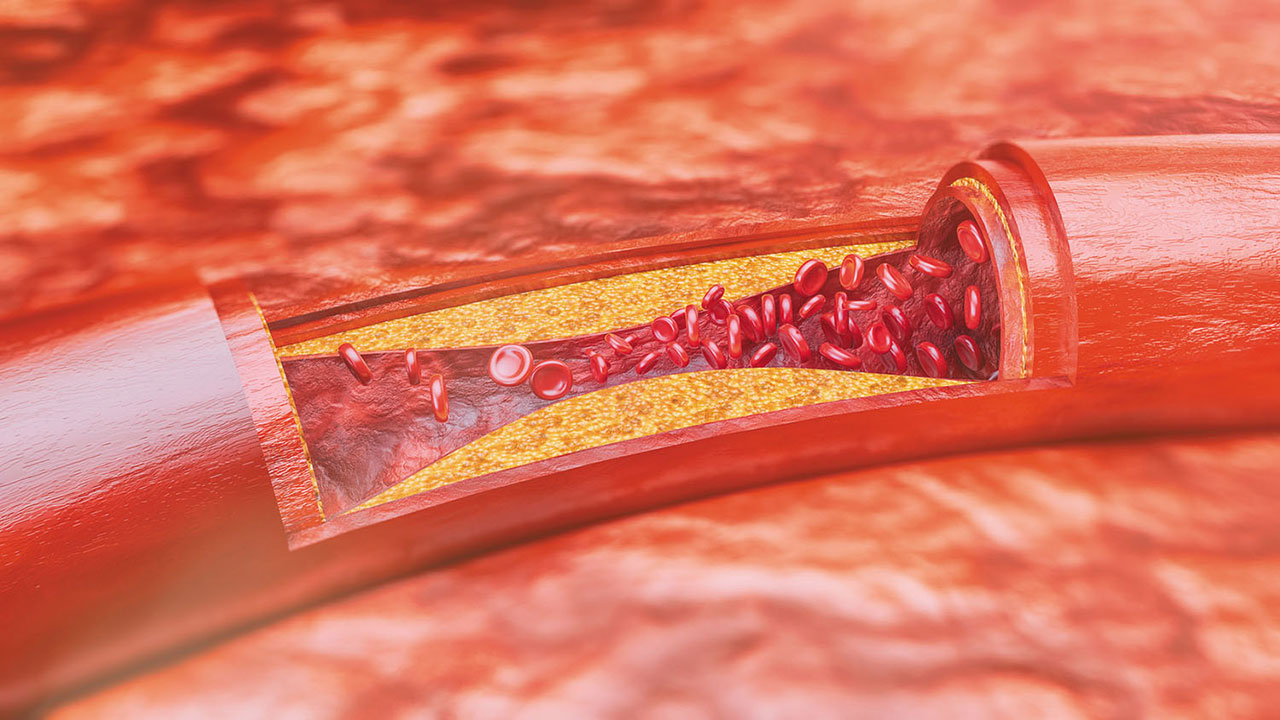
همانطور که میدانید، عروق کرونر، به سلولهای عضله قلب، اکسیژن و موادغذایی میرسانند. تجمع چربیها و مواد مختلف، میتواند باعث تشکیل پلاکهای چربی شده و این عروق را مسدود کند. به این مشکل آترواسکلروز یا تصلب شرایین میگویند.
تنگی عروق کرونر باعث میشود تا خون کافی به قلب نرسد. این اتفاق میتواند منجر به درد قفسه سینه (آنژین صدری)، حمله قلبی و حتی سکته قلبی شود.
علائم بیماریهای عروق کرونر، در زنان و مردان کمی متفاوت است. به عنوان مثال، درد قفسه سینه در مردان شایعتر است. در مقابل، در زنان علائمی مانند: تنگی نفس، خستگی شدید و حالت تهوع بیشتر دیده میشود.
علائم شایع بیماریهای عروق کرونر، شامل موارد زیر است:
- درد، سفتی، احساس فشار و ناراحتی در قفسه سینه (آنژین صدری)
- تنگی نفس
- درد، بی حسی، ضعف یا سردی پاها یا بازوها
- درد در گردن، فک، گلو، بالای شکم یا پشت
بعضی از بیماران تا زمانی که دچار حمله قلبی یا سکته نشوند، از ابتلای خود به آترواسکلروز مطلع نمیشوند. این مسئله، اهمیت غربالگری و تشخیص زودهنگام بیماریهای قلبی را نشان میدهد.
علائم بیماریهای قلبی ناشی از آریتمیهای قلبی (ضربان غیرطبیعی قلب)
بعضی از مشکلات و بیماریهای قلبی، میتوانند باعث تغییر در نظم و تعداد ضربانهای قلب شوند. تاکیکاردی یا افزایش تعداد ضربانهای قلب و برادیکاردی یا کاهش تعداد ضربانهای قلب، مثالهایی از آریتمیهای قلبی هستند.
علائم زیر، از نشانههای آریتمیهای قلبی هستند:
- احساس تپش قلب
- ضربان قلب سریع (تاکی کاردی)
- ضربان قلب آهسته (برادی کاردی)
- درد یا ناراحتی در قفسه سینه
- تنگی نفس
- سبکی سر
- سرگیجه
- غش
علائم نقایص و بیماریهای مادرزادی قلب
نقایص مادرزادی قلب نسبتا شایع هستند. علائم نقایص شدید و جدیتر از همان لحظات اول پس از تولد بروز پیدا میکنند. این علائم بسیار جدی هستند و باید به آنها توجه کرد تا بتوان به موقع درمانهای لازم را انجام داد:
- رنگ پوست خاکستری یا آبی کم رنگ (سیانوز)
- تورم در پاها، شکم یا نواحی اطراف چشمها
یکی از مهمترین علائم نقایص مادرزادی قلب، عدم وزنگیری و تاخیر رشد نوزاد است.
نقایص قلبی خفیفتر، اغلب تا اواخر کودکی یا حتی اوایل بزرگسالی تشخیص داده نمیشوند. علائم شایع این بیماریها، شامل موارد زیر میشود:
- تنگی نفس در حین ورزش یا فعالیت سبک
- تورم اندامها
علائم بیماریهای ناشی از مشکلات عضله قلب (کاردیومیوپاتیها)
اغلب در مراحل اولیه، کاردیومیوپاتیها هیچ علامتی ایجاد نمیکنند. با پیشرفت بیماری و افزایش شدت آسیب به عضله قلب، ممکن است علائم زیر خود را نشان دهند:
- تنگی نفس فعالیتی یا در حالت استراحت
- تورم پاها و مچ پا
- خستگی
- ضربان قلب نامنظم
- سرگیجه، سبکی سر و غش
علائم بیماریهای قلبی ناشی از عفونتها
اندوکارد، لایهای است که پوشش داخلی حفرات قلب و دریچههای قلب را تشکیل میدهد. به عفونت و التهاب اندوکارد، اندوکاردیت گفته میشود. علائم شایع اندوکاردیت عبارت است از:
- تب
- تنگی نفس
- ضعف و خستگی
- تورم در پاها و ناحیه شکم
- تغییر در ریتم قلب
- سرفه خشک یا سرفه مداوم
- بثورات و لکههای پوستی
علائم بیماریهای قلبی ناشی از مشکلات دریچهای
همانطور که گفتیم، قلب 4 دریچه دارد، که جریان خون را در درون قلب هدایت میکنند. دریچههای میترال و آئورت در سمت چپ قلب و دریچههای سه لتی و پولمونر در سمت راست قلب قرار دارند. هر عاملی که به این دریچهها آسیب برساند، میتواند باعث نوعی از بیماریهای قلبی شود، که به عنوان بیماریهای دریچهای قلب شناخته میشوند. تنگی، نارسایی و افتادگی یا پرولاپس دریچهها، از آسیبهایی هستند، که دریچههای قلب ممکن است به دلایل مختلف، به آنها دچار شوند.
علائم بیماریهای دریچهای، بسته به دریچهای که دچار آسیب شده است، متفاوت است. موارد زیر، علائم شایعی هستند که در بیشتر بیماریهای دریچهای دیده میشوند:
- خستگی
- تنگی نفس
- ضربان قلب نامنظم
- پاها یا مچ پا متورم شده است
- درد قفسه سینه
- غش (سنکوپ)
به علائم هشداردهنده بیماریهای قلبی توجه کنید
اگر شما یا یکی از عزیزانتان، هریک از علائم و نشانههای زیر را داشتید، باید فورا با اورژانس تماس بگیرید:
- درد قفسه سینه
- تنگی نفس
مهمترین نکته در درمان بیماریهای قلبی، تشخیص سریع و زودهنگام است. هرگونه نگرانی و مشکلی که دارید را با پزشک خود درمیان بگذارید. اگر در خانواده شما سابقه بیماریهای قلبی وجود دارد، با پزشک درمورد کارهایی که میتوانید برای پیشگیری از بیماریهای قلبی انجام دهید، صحبت کنید.
اگر دچار هرگونه علامت یا مشکل جدیدی شدید، در سریعترین زمان ممکن پزشک خود را مطلع کنید.
انواع بیماریهای قلبی و عروقی
بیماریهای قلبی بر اساس محل درگیری و عللی که دارند، به انواع مختلفی تقسیم میشوند. در این بخش شما را با تعدادی از شایعترین انواع بیماریهای قلبی آشنا میکنیم.
حمله قلبی
حمله قلبی یا به اصطلاح سکته قلبی، زمانی اتفاق میافتد، که جریان خون به یک قسمت از قلب مسدود شود. در بیشتر موارد علت این اتفاق، تشکیل یک لخته یا پلاک چربی در مسیر یکی از شریانهای تغذیه کننده قلب است. اگر لخته یا پلاک ایجاد شده باعث انسداد کامل مسیر رگ شود، به شکلی که هیچ خونی از رگ عبور نکند، سلولهای آن قسمت از عضله قلب، به علت نرسیدن اکسیژن و مواد غذایی شروع به مردن میکنند.
بسیاری از افراد از اولین حمله قلبی جان سالم به در میبرند و به زندگی معمول خود بازمیگردند. با این حال، افرادی که یک بار دچار حمله قلبی شدهاند، باید تغییراتی را در سبک زندگی و عادات خود بوجود آورند، تا احتمال حمله قلبی مجدد کاهش پیدا کند.
درمان حمله قلبی و داروهایی که باید مصرف کنید، تا حد زیادی به این بستگی دارد، که شدت آسیب به عضله قلب چقدر بوده است. حمله قلبی یک اورژانس پزشکی است و اگر شما یا یکی از عزیزانتان علائم آن را نشان دادید، باید در سریعترین زمان ممکن با اورژانس تماس بگیرید.
اگر همین اتفاق در عروق تغذیه کننده مغز بیفتد، به آن سکته مغزی میگویند. سکته مغزی هم یک اورژانس پزشکی است و اغلب علت آن گیر کردن یا تشکیل یک لخته یا پلاک در عروق تغذیه کننده مغز است. نرسیدن خون کافی میتواند باعث آسیب به سلولهای مغزی شده و عوارضی مانند: مشکلات گفتاری و حرکتی را به دنبال داشته باشد. بعضی از این عوارض دائمی هستند و بعضی دیگر از بیماران پس از مدتی تواناییهای از دست رفته خود را دوباره بدست میآورند.
نارسایی قلبی
نارسایی قلبی به این معنی است، که عضله قلب نمیتواند به خوبی قبل ،خون را درون رگها پمپاژ کند. در نارسایی قلبی، خون در قلب و ریهها جمع شده و باعث عواضی مانند: بزرگ شدن قلب یا کاردیومگالی و ادم ریوی میشود. تنگی نفس، خستگی و ادم صورت و اندامها، علائم اصلی نارسایی قلبی هستند.
بعضی از شرایط مانند بیماریهای عروق کرونر و فشار خون بالا، میتوانند در طول زمان عضله قلب را ضعیف کرده و باعث نارسایی قلبی شوند. از دیکر علل شایع نارسایی قلبی، میتوان به موارد زیر اشاره کرد:
- بیماریهای دریچهای
- آسیب به عضله قلب
- التهاب عضله قلب یا میوکاردیت
- نقایص مادرزادی قلب
- آریتمیهای قلبی
- دیابت طول کشیده و کنترل نشده
- ایدز
- بیماریهای غده تیروئید
- افزایش میزان آهن و پروتئین خون
درمان مناسب به تسکین علائم نارسایی قلبی کمک میکند. تغییرات سبک زندگی، مانند: ورزش کردن، کاهش مصرف نمک، کم کردن وزن، رژیم غذایی سالم و مدیریت استرس در درمان نارسایی قلبی بسیار مهم هستند.
در بعضی از بیماران، نارسایی قلبی میتواند بسیار شدید و تهدید کننده حیات باشد. این بیماران ممکن است به دستگاههای کمک بطنی یا پیوند قلب نیاز داشته باشند.
باید با کنترل و درمان مناسب بیماریهای قلبی از پیشرفت آنها به سمت نارسایی قلبی جلوگیری کرد.
آریتمیهای قلبی
آریتمی به معنای ضربان قلب نامنظم و غیرطبیعی است. افزایش یا کاهش سرعت تپش قلب، مثالهای شایعی از آریتمیهای قلبی هستند. آریتمیها دلایل متنوعی دارند و برای اصلاح آنها باید عامل زمینهای ایجاد آنها را درمان کرد.
آریتمیها انواع مختلفی دارند:
- آریتمیهای فوق بطنی: این نوع آریتمیها از دهلیزها شروع میشوند.
- آریتمیهای بطنی: آریتمی هایی که از بطنها منشاء میگیرند.
- برادی کاردی: ریتم آهسته قلب، که ممکن است به دلیل مشکل در سیستم هدایت قلب ایجاد شده باشد. مانند: آسیبها و مشکلات گره سینوسی دهلیزی (SA)، گره دهلیزی بطنی (AV) یا الیافهای پورکنژ.
- تاکی کاردی: به معنای افزایش سرعت تپش قلب.
هرکدام از انواع آریتمیها، خود به انواع مختلفی تقسیم میشوند. برای مثال، یکی از مهمترین انواع آریتمیهای فوق بطنی، فیبریلاسیون دهلیزی نام دارد. این نوع آریتمی بسیار شایع است و باعث اختلال در روند طبیعی انقباض بطنها و دهلیزها میشود. فیبریلاسیون دهلیزی، عارضه شایع بسیاری از بیماریهای قلبی مانند: سکته قلبی است. اگر فیبریلاسیون دهلیزی درمان نشود، خطر بروز سکته مغزی بسیار بالا میرود. زیرا، احتمال تشکیل لخته و پرتاب آن به سمت عروق مغزی در فیبریلاسیون دهلیزی بسیار بالاست.
مشکلات دریچهای
مشکلات و آسیبهایی که به دریچههای قلب وارد میشود، میتوانند بر جریان طبیعی خون در داخل قلب تاثیر بگذارند. مشکلات دریچهای، اغلب در معاینه، باعث ایجاد صدایی غیرطبیعی به نام سوفل قلبی میشوند.
قلب 4 دریچه به نامهای آئورت، میترال، سه لتی و پولمونری دارد. این دریچهها از فلپهایی تشکیل شدهاند، که در هر ضربان باز و بسته شده و خون را به مسیر درست هدایت میکنند. هرگونه اشکال در فعالیت دریچههای قلب، مانند: اشکال در بسته شدن دریچه یا باز نشدن کامل آن، میتواند جریان خون در قلب را مختل کند. بعضی از بیماریهای دریچهای مادرزادی هستند و بعضی دیگر در اثر عللی مانند عفونتها ایجاد میشوند.
انواع بیماریها و مشکلات دریچههای قلب عبارتاند از:
- نارسایی دریچه. در این حالت، دریچه به طور کامل بسته نشده و باعث برگشت خون به سمت عقب میشود. نارسایی دریچه معمولاً به دلیل برآمدگی فلپها به سمت عقب رخ میدهد.
- تنگی دریچه. بعضی از علل باعث ضخیم و سفت شدن فلپها شده و فضای دریچه را تنگ میکنند. در نتیجه این اتفاق خون کمتری میتواند از دریچه عبور کند و هنگام عبور خون هم صدایی غیرطبیعی از قلب شنیده میشود.
- آترزی دریچه. آترزی اصطلاحی پزشکی است که به معنای عدم تشکیل یک عضو یا اندام است. در آترزی دریچههای قلب، دریچه به طور کامل تشکیل نشده و مسیر عبور خون مسدود میشود.
یکی از شایعترین علل بیماریهای دریچهای قلب، عفونتها هستند. اندوکاردیت و سایر عفونتهایی که قلب را تحت تاثیر قرار میدهند، میتوانند مشکلات دریچهای قلب را به دنبال داشته باشند. از علل شایع دیگر، میتوان موارد زیر را نام برد:
- بیماری عروق کرونر
- حمله قلبی
- کاردیومیوپاتی (بیماری عضله قلب)
- سیفلیس
- فشار خون بالا
- آنوریسم آئورت
- بیماریهای بافت همبند
- تومورها
- برخی از انواع داروها و تشعشعات
خوشبختانه در سالهای اخیر، درمانهای بسیار موثری برای مشکلات دریچهای قلب در دسترس قرار گرفته است. جراحی تعویض دریچه، یکی از درمانهای موثر و موفق برای درمان مشکلات دریچهای قلب است، که میتواند به بسیاری از بیماران کمک کند.
بیشتر بخوانید: درمان واریس
آترواسکلروز
آترواسکلروز یا تصلب شرایین، به معنای تنگ شدن شریانها و سفت شدن دیواره عروق، به علت تشکیل پلاک آترواسکلروزی در دیواره عروق است. پلاک آترواسکلروزی از ذرات چربی، کلسترول، مواد زائد سلولی، کلسیم و فیبرین تشکیل شده است.
دقیقاً مشخص نیست که آترواسکلروز چگونه شروع میشود یا چه چیزی باعث آن میشود. با این حال به نظر میرسد که التهاب دیواره عروق در تشکیل و بزرگ شدن پلاک آترواسکلروزی نقش دارد. التهاب و آسیب دیواره عروق باعث آسیب به لایههای داخلی سرخرگها شده و محلی مناسبی را برای تجمع ذرات چربی ایجاد میکند.
پلاک آترواسکلروزی باعث انسداد عروق شده و جریان خون را مختل میکند. این اتفاق باعث میشود تا اکسیژن و مواد غذایی کافی به سلولها نرسد. اگر انسداد در عروق تغذیه کننده ارگانهای حیاتی بدن، مانند: مغز و قلب اتفاق بیفتد، میتواند منجر به عوارض خطرناکی مانند: حمله قلبی و سکته مغزی شود.
بعضی از شرایط، خطر ابتلا به تصلب شرایین را بیشتر میکنند، از جمله:
- سطح کلسترول و تری گلیسیرید بالای خون
- فشار خون بالا
- سیگار کشیدن
- دیابت نوع 1
- چاقی
- عدم تحرک کافی
- رژیم غذایی با چربی زیاد
یکی از مهمترین کارهایی که میتوان برای درمان آترواسکلروز و پیشگیری از عوارض آن انجام داد، اصلاح عادات و سبک زندگی نادرست است.
نقایص مادرزادی
بیماریهای مادرزادی قلبی، ناهنجاریها و نقایصی هستند، که از بدو تولد وجود دارند. ناهنجاریهای مادرزادی قلب میتوانند باعث درگیری دیواره بین بطنها و دهلیزها، دریچههای قلب و عروق خونی شوند.
بیماریهای مادرزادی قلبی انواع مختلفی دارند. بعضی از آنها مشکل چندانی ایجاد نمیکنند و حتی ممکن است فرد تا آخر عمر هم متوجه آنها نشود. در مقابل بعضی از بیماریهای مادرزادی قلبی به حدی شدید هستند، که از همان لحظات اول پس از تولد، علائم خود را نشان میدهند.
نقایص مادرزادی قلبی بسیار شایع هستند. خوشبختانه امروزه تقریبا تمام بیماریهای مادرزادی قلبی قابل درمان هستند.
شایعترین بیماریهای مادرزادی قلبی عبارتاند از:
- نقایص دیواره قلب: سمت چپ و راست قلب توسط یک دیواره از هم جدا میشوند. این مسئله بسیار مهم است، زیرا از مخلوط شدن خون کم اکسیژن و پر اکسیژن جلوگیری میکند. نقص دیواره بین دهلیزی (ASD) و نقص دیواره بین بطنی (VSD)، از شایعترین ناهنجاریهای مادرزادی قلبی هستند. این ناهنجاریها در پمپاژ قلب اشکال ایجاد کرده و فشار زیادی به قلب وارد میکنند. نقایص دیواره قلب، میتوانند باعث بروز علائمی مانند: فشار خون، سیانوز و تنگی نفس شوند.
- نقایص دریچهای: اگر دریچههای قلب در دوران جنینی به درستی شکل نگرفته باشد، جریان خون در قلب دچار اختلال شده و در فرآیند پمپاژ قلب اشکال ایجاد میشود.
- اختلالات عروقی: نقایص ساختاری در شریانها و وریدها میتوانند باعث شوند تا خون کافی به بعضی از قسمتهای بدن نرسد و مشکلات سلامتی مختلفی ایجاد شود.
کاردیومیوپاتی
کاردیومیوپاتیها، بیماریهایی هستند که لایه عضلانی قلب یا میوکارد را درگیر میکنند. این بیماریها میتوانند دیواره قلب را سفت، بزرگ و ضخیم کنند. کاردیومیوپاتیها باعث ایجاد بافت اسکار در قلب شده و در فعالیت و انقباض قلب اشکال ایجاد میکنند.
با گذشت زمان، عضله قلب به تدریج ضعیف شده و میتواند به نارسایی قلبی ختم شود. بعضی از افراد مبتلا به کاردیومیوپاتی، در نهایت نیاز به پیوند قلب پیدا میکنند.
کاردیومیوپاتیها انواع مختلفی دارند:
- کاردیومیوپاتی اتساعی: در این دسته از کاردیومیوپاتیها، حفرات قلب یعنی دهلیزها و بطنها به تدریج بزرگ میشوند.
- کاردیومیوپاتی هیپرتروفیک: مشکل اصلی در این دسته بیماریها، ضخیم شدن بیش از اندازه لایه عضلانی قلب است.
- دیسپلازی آریتموژنیک بطن راست (ARVD): عارضه اصلی این بیماری، آریتمی قلبی است.
- کاردیومیوپاتی رستریکتیو: در این نوع کاردیومیوپاتی، عضله قلب سفت شده و بافت اسکار تشکیل میشود.
- کاردیومیوپاتی آمیلوئیدی ترانس تیرتین (ATTR-CM): مشکل اصلی در این بیماری، تجمع غیرطبیعی پروتئین (ATTR آمیلوئیدوز) در بطن چپ قلب است.
بعضی از کاردیومیوپاتیها در دسته بندی بالا جای نمیگیرند:
- سندرم قلب شکسته (کاردیومیوپاتی ناشی از استرس یا کاردیومیوپاتی تاکوتسوبو): در این بیماری، به دلیل استرس و فشارهای روانی و عاطفی، قلب به طور موقت بزرگ میشود.
- کاردیومیوپاتی ناشی از شیمی درمانی: بعضی از بیمارانی که به علت ابتلا به سرطان شیمی درمانی انجام میدهند، ممکن است دچار کاردیومیوپاتی و بزرگی قلب شوند.
- کاردیومیوپاتی حوالی زایمان: بعضی از زنان باردار پیش از زایمان یا در روزهای اول پس از زایمان مبتلا به کاردیومیوپاتی، با علائمی مانند: بزرگ شدن موقت قلب میشوند.
کاردیومیوپاتیها براساس علت ایجاد آنها به دو دسته کلی تقسیم میشوند:
- کاردیومیوپاتی ایسکمیک، ناشی از حملات قلبی یا بیماری عروق کرونر (CAD).
- کاردیومیوپاتی غیر ایسکمیک، انواع غیر مرتبط با CAD.
گاهی اوقات، علت کاردیومیوپاتی پیدا نمیشود، پزشکان به این نوع کاردیومیوپاتیها، کاردیومیوپاتیهای ایدیوپاتیک میگویند. برخی شرایط میتوانند خطر ابتلا به کاردیومیوپاتیها را بیشتر کنند، از جمله:
- بیماریهای خود ایمنی، مانند بیماریهای بافت همبند.
- شرایطی که به قلب آسیب میرساند، مانند: کلسترول بالا، هموکروماتوز یا سارکوئیدوز.
- بیماریهای غدد درون ریز، مانند دیابت یا بیماریهای تیروئید.
- سابقه خانوادگی نارسایی قلبی، کاردیومیوپاتی یا ایست قلبی ناگهانی.
- حملات قلبی قبلی
- بارداری.
بیشتر بخوانید: آنژیو گرافی قلب
بیماریهای عروق کرونر
عروق کرونر روی قلب قرار دارند و به سلولهای عضله قلب خونرسانی میکنند. از آنجایی که تغذیه و اکسیژنرسانی به سلولهای قلبی، وابسته به این عروق است، هرگونه انسداد در عروق کرونر و شاخههای آن، میتواند آسیبهای جبرانناپذیری به قلب وارد کند.
گاهی به علت تشکیل پلاک آترواسکلروزی و یا لخته خون، عروق کرونر تنگ میشوند. تنگی عروق کرونر میتواند خود را با تنگی نفس فعالیتی و خستگی نشان دهد. اگر تنگی بیشتر شود و یا رگ کاملا مسدود شود، ممکن است حمله قلبی رخ دهد.
امروزه روشهای زیادی برای درمان این عارضه در دسترس است. بالون آنژیوپلاستی و استنتگذاری، جراحیهای ساده و بسیار موثری برای رفع تنگیهای عروق کرونر هستند.
اندوکاردیت و عفونتها
قلب از سه لایه تشکیل شده است:
- پریکارد
- میوکارد
- اندوکارد
اندوکارد پوشاننده سطح داخلی حفرات و دریچههای قلب است. اندوکاردیت یک عفونت جدی و تهدید کننده حیات و به معنای التهاب و عفونت پوشش داخلی قلب است. اگر باکتریها در اثر عفونت در یک قسمتی از بدن، به جریان خون بریزند، میتوانند به قلب رسیده و اندوکاردیت ایجاد کنند. اندوکاردیت ممکن است عوارض بسیار جدی مانند: بلوک قلبی، آریتمی و نارسایی قلبی را به دنبال داشته باشد.
اندوکاردیت در افرادی که از بیماریهای نقص ایمنی رنج میبرند، کسانی که دریچه مصنوعی دارند و افرادی که مبتلا به اعتیاد به مواد مخدر تزریقی هستند، بیشتر دیده میشود.
همانند اندوکارد، سایر لایههای قلب هم ممکن است دچار التهاب و عفونت شوند. میوکاردیت، به معنای التهاب در لایه عضلانی قلب است. بیماریهای خودایمنی مانند لوپوس و برخی علل عفونی، میتوانند عامل میوکاردیت باشند، با این حال در نیمی از بیماران هیچ علت مشخصی پیدا نمیشود. میوکاردیت هم عفونت بسیار جدی است و اگر درمان نشود، ممکن است به حمله قلبی ختم شود.
پریکارد، پردهای دو لایه و بسیار نازکی دور قلب است، که میزان کمی مایع هم در آن جریان دارد. وظیفه پریکارد، محافظت از قلب در برابر وارد شدن ضربات و ابتلا به عفونتها است. وجود مایع بین دو لایه پریکارد، به حرکات قلب هم کمک میکند. علل عفونی و تعدادی از ویروسها و باکتریها، ممکن است باعث التهاب پریکارد شوند. علائم پریکاردیت شامل درد شدید قفسه سینه، سرفه و احساس خستگی است. این علائم ممکن است تا بیش از سه ماه هم ادامه داشته باشند.
تب روماتیسمی و روماتیسم قلبی
تب روماتیسمی نوعی بیماری خودایمنی است، که در اثر پاسخ بیش از حد و نامتناسب سیستم ایمنی بدن، به سویه خاصی از باکتری استرپتوکوک، که عامل گلودرد استرپتوکوکی است، ایجاد میشود.
در تب روماتیسمی حاد، سیستم ایمنی بدن پروتئینهایی را میسازد، که باعث آسیب به سلولها و بافتهای خودی میشوند. در اغلب موارد مفاصل و قلب در زمینه تب روماتیسمی آسیب میبینند.
تب روماتیسمی در مقایسه با میزان شیوع عفونتهای استرپتوکوکی، چندان شیوع بالایی ندارد. این مشکل بیشتر در کودکان و نوجوانان 5 تا 15 ساله دیده میشود، با این حال در هر سنی ممکن است ایجاد شود.
تورم مفاصل، تب، خستگی، درد عضلانی و بثورات پوستی، از علائم شایع تب روماتیسمی حاد هستند. شدت علائم در بعضی از بیماران آنقدر خفیف است که حتی متوجه ابتلای خود به این مشکل هم نمیشوند.
همانطور که گفتیم، یکی از قسمتهایی از بدن که در تب روماتیسمی آسیب میبیند، قلب است. تب روماتیسمی میتواند باعث آسیب دائمی به دریچههای قلب شود. این مشکل با نام روماتیسم قلبی شناخته میشود.
درمان روماتیسم قلبی به شدت آسیب وارد شده به دریچههای قلب بستگی دارد. در موارد شدید، ممکن است نیاز به جراحی برای ترمیم یا تعویض دریچههای آسیب دیده وجود داشته باشد.
بهترین درمان برای روماتیسم قلبی، پیشگیری از ابتلا به آن است. اگر گلودرد استرپتوکوکی به درستی با آنتیبیوتیک درمان شود، شانس ابتلا به این بیماری تا حد زیادی کاهش مییابد. بعضی از بیماران مبتلا به تب روماتیسمی، ممکن است نیاز به مصرف مادامالعمر آنتیبیوتیکها و داروهای ضد التهابی داشته باشند، تا از آسیب بیشتر به قلب جلوگیری شود.
نارسایی قلبی، اندوکاردیت باکتریایی و پارگی دریچههای قلب، از عوارض روماتیسم قلبی است.
تومورهای قلبی
تومورهای قلبی بسیار نادر هستند، به شکلی که بروز تومورهای اولیه قلب تنها 2 مورد در هر صد هزار نفر در سال است. تومورهای ثانویه قلبی شیوع بالاتری دارند و اغلب در نتیجه گسترش سلولهای سرطانی از اندامهای دیگری مانند ریهها ایجاد میشوند.
تمام افراد ممکن است به تومورهای قلبی مبتلا شوند، اما این مشکل بیشتر در مردان و در سنین 30 تا 50 سال دیده میشود. افرادی که سیگار میکشند یا کسانی که مبتلا به بیماری ایدز هستند، بیشتر در معرض ابتلا به تومورهایی قلبی قرار دارند.
شایعترین تومور اولیه قلبی، آنژیوسارکوم نام دارد. 9 مورد از هر 10 مورد تومور اولیه بدخیم قلب از این نوع است. علت آنژیوسارکوم ناشناخته است، اگرچه تشعشع و برخی سموم ممکن است در ایجاد آن نقش داشته باشند.
تومورهای ثانویه، 30 تا 40 برابر شایعتر از تومورهای اولیه قلبی هستند. منشا این تومورها میتواند اعضایی مانند: کلیه، پوست و ریه باشد. بعضی از انواع لوسمیها و لنفومها و تورمورهای تیموس (غدهای که در قفسه سینه قرار دارد)، از دیگر علل تومورهای ثانویه قلب هستند. بعضی از انواع تومورهای اولیه قلبی، به علت جهش در ژنهای خاصی ایجاد میشوند، به همین دلیل میتوانند جنبه ارثی داشته باشند و چند عضو از یک خانواده را درگیر خود کنند.
در کنار نشانههای معمول بیماریهای قلبی، علائمی مانند: کاهش وزن، تعریق و بیاشتهایی هم در بعضی بیماران مبتلا به تومورهای قلبی دیده میشود. برخی افراد ممکن است با علائمی مانند: سرفه خونی، کمردرد و مشکلات شناختی به پزشک مراجعه کنند. این علائم میتوانند نشانه گسترش بیشتر تومور و سلولهای سرطانی باشند.
درمان تومورهای قلبی به اندازه و میزان گسترش آن بستگی دارد. کموتراپی و شیمیدرمانی به کوچک شدن تومور و تسکین علائم کمک میکند. بعضی بیماران از جراحی برداشت تومور سود میبرند. در تومورهای ثانویه، باید منشا اولیه تومور پیدا و درمان شود.
بیشتر بخوانید: مشاوره و درمان بیماریهای واریسی
پیشگیری از بیماریهای قلبی و عروقی
با این که بیماریهای قلبی شاید بسیار ترسناک بنظر برسند، اما خوشبختانه میتوان به راحتی و با رعایت برخی موارد ساده، تا حد بسیار زیادی از ابتلا به این بیماریها پیشگیری کرد:
سیگار یا تنباکو مصرف نکنید
یکی از بهترین کارهایی که میتوانید برای سلامت قلب و عروق خود انجام دهید، ترک سیگار و سایر مواد دخانی است. حتی اگر خودتان سیگار نمیکشید، باید تا جایی که میتوانید، از قرار گرفتن در معرض دود سیگار خودداری کنید.
مواد شیمیایی موجود در تنباکو میتوانند به قلب و عروق خونی آسیب برسانند. دود سیگار اکسیژن خون را کاهش میدهد، که خود باعث افزایش فشار خون و ضربان قلب میشود. زیرا در این حالت، قلب باید برای تامین اکسیژن موردنیاز بدن و مغز سختتر کار کند.
یک خبر خوب وجود دارد. خطر ابتلا به بیماریهای قلبی، از همان روز ترک سیگار شروع به کاهش میکند. یک سال پس از ترک سیگار، خطر ابتلا به بیماریهای قبلی 50 درصد کمتر میشود. مهم نیست چقدر سیگار کشیدهاید یا چند سال سیگاری بودهاید، هروقت سیگار را ترک کنید از مزایای آن سود خواهید برد.
به طور منظم ورزش کنید
فعالیت بدنی منظم و روزانه میتواند خطر ابتلا به بیماریهای قلبی را کاهش دهد. فعالیت بدنی به کنترل وزن کمک میکند و همچنین احتمال ابتلا به سایر بیماریهایی که ممکن است بر قلب فشار وارد کنند، مانند فشار خون بالا، کلسترول بالا و دیابت نوع 2 را کاهش میدهد.
پزشکان توصیه میکنند که حداقل 150 دقیقه در هفته ورزش کنید. باید هم تمرینات هوازی، مانند: پیادهروی و دویدن و هم تمرینات قدرتی را در برنامه داشته باشید.
رژیم غذایی سالم داشته باشید
یک رژیم غذایی سالم میتواند به محافظت از قلب، بهبود فشار خون و کلسترول و کاهش خطر ابتلا به دیابت نوع 2 کمک کند. یک برنامه غذایی سالم برای قلب باید شامل موارد زیر باشد:
- سبزیجات و میوهها
- لوبیا یا سایر حبوبات
- گوشت بدون چربی و ماهی
- غذاهای لبنی کم چرب یا بدون چربی
- غلات کامل
- چربیهای سالم مانند روغن زیتون
همچنین باید مصرف موارد زیر را محدود کنید:
- نمک
- قند
- کربوهیدراتهای فرآوری شده
- الکل
- چربی اشباع شده (موجود در گوشت قرمز و لبنیات پرچرب) و چربی ترانس (موجود در فست فودها و چیپس)
وزن خود را کاهش دهید
اضافه وزن، به خصوص چاقی شکمی، خطر ابتلا به بیماریهای قلبی را افزایش میدهد. اضافه وزن همچنین خطر ابتلا به بیماریهایی مانند: فشار خون بالا، دیابت نوع 2 و دیس لیپیدمی را بیشتر میکند.
حتی کاهش وزن اندک هم میتواند مفید باشد. تنها کاهش تنها سه تا پنج درصد از وزن هم میتواند تاثیر زیادی در کاهش کلسترول، تری گلیسیرید و قند خون داشته باشد.
شاخص توده بدنی یا BMI، معیار خوبی برای ارزیابی وزن بدن است. این معیار براساس قد و وزن، محدوده وزن طبیعی شما را مشخص میکند. سعی کنید وزن خود را در این محدوده حفظ کنید.
اگر برای کاهش وزن نیاز به کمک دارید، میتوانید از پزشک خود برای طرح ریزی یک رژیم غذایی یا برنامه ورزشی مناسب کمک بخواهید.
خواب باکیفیت داشته باشید
افرادی که خواب کافی ندارند بیشتر در معرض خطر چاقی، فشار خون بالا، حمله قلبی، دیابت و افسردگی هستند.
بیشتر بزرگسالان به حداقل هفت ساعت خواب در شب نیاز دارند. خواب را در اولویت زندگی خود قرار دهید. یک برنامه خواب تنظیم کنید و با رفتن به رختخواب و بیدار شدن در ساعات مشخصی در روز، به آن پایبند باشید. اتاق خواب خود را تاریک و ساکت نگه دارید تا راحتتر به خواب بروید.
اگر احساس میکنید به اندازه کافی خوابیدهاید اما هنوز در طول روز خسته هستید، ممکن است مبتلا به مشکل بسیار شایعی به نام آپنه انسدادی خواب باشید. آپنه انسدادی خواب، میتواند خطر ابتلا به بیماریهای قلبی را افزایش دهد. علائم آپنه انسدادی خواب عبارتاند از: خروپف بلند، توقف تنفس برای مدت کوتاهی در طول خواب و بیدار شدن از خواب با نفس نفس زدن. درمان آپنه انسدادی خواب، شامل کاهش وزن در صورت اضافه وزن یا استفاده از دستگاه مخصوصی به نام CPAP باشد. این دستگاه راههای هوایی را در طول خواب باز نگه میدارد.
استرس خود را مدیریت کنید
برخی از افراد با استرس به روشهای ناسالم مقابله میکنند، مانند پرخوری، نوشیدن الکل یا سیگار کشیدن. یافتن راههای جایگزین برای مدیریت استرس، مانند فعالیت بدنی، تمرینات آرامشبخش یا مدیتیشن، میتواند به بهبود سلامت قلب و بدن کمک کند.
به طور منظم غربالگریهای مربوط به سلامت قلب و عروق را انجام دهید
فشار خون و کلسترول بالا میتوانند به قلب و عروق خونی آسیب برسانند. این مشکلات علامتی ندارند و تنها با آزمایش و غربالگری میتوان به ابتلای به آنها پی برد. غربالگری منظم میتواند به شما بگوید که شرایط شما چگونه است و یا لازم است کار خاصی انجام دهید یا نه.
- فشار خون. از سن 18 سالگی، فشار خون باید حداقل هر دو سال یک بار اندازه گیری شود. افرادی که بیشتر از 40 سال سن دارند و یا سابقه فشار خون بالا دارند، باید حداقل سالی یک بار چک شوند.
- سطح کلسترول. غربالگری کلسترول باید از سن 20 سالگی شروع شود، اگرچه در صورت داشتن سایر عوامل خطر، مانند سابقه خانوادگی بیماری قلبی در سنین پایین، ممکن است پزشک به شما توصیه کند، زودتر این غربالگریها را شروع کنید.
- غربالگری دیابت نوع 2. دیابت یک عامل خطر مهم برای بیماریهای قلبی است. اگر عوامل خطر ابتلا به دیابت مانند اضافه وزن یا سابقه خانوادگی دیابت را دارید، ممکن است پزشک، غربالگری زودهنگام را توصیه کند. در غیر این صورت، غربالگری از سن 45 سالگی با آزمایش مجدد هر سه سال یکبار توصیه میشود.
اگر شرایطی مانند کلسترول بالا، فشار خون بالا یا دیابت دارید، در کنار اصلاح سبک زندگی، ممکن است پزشک داروهایی را برای کنترل بهتر این مشکلات برای شما تجویز کند. مطمئن شوید که داروهای خود را همانطور که پزشک تجویز کرده، مصرف کنید و از عادات ناسالم را هم کنار بگذارید. با این کار تا حد زیادی خطر ابتلا به بیماریهای قلبی را برای خود کاهش میدهید.