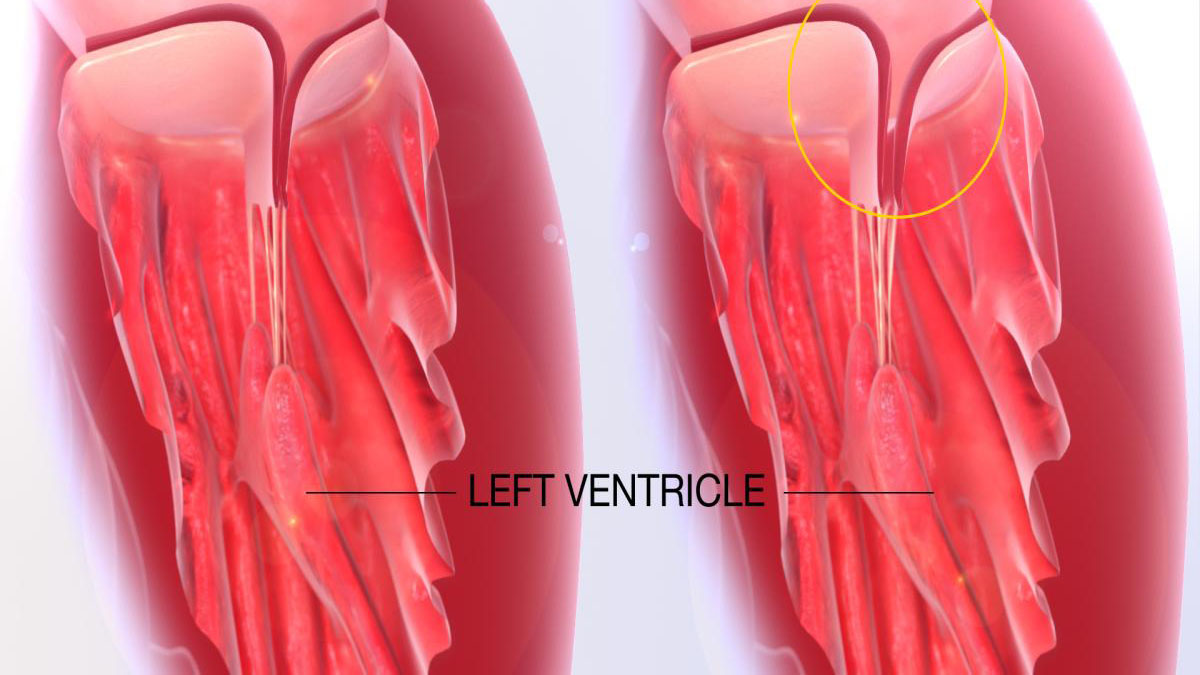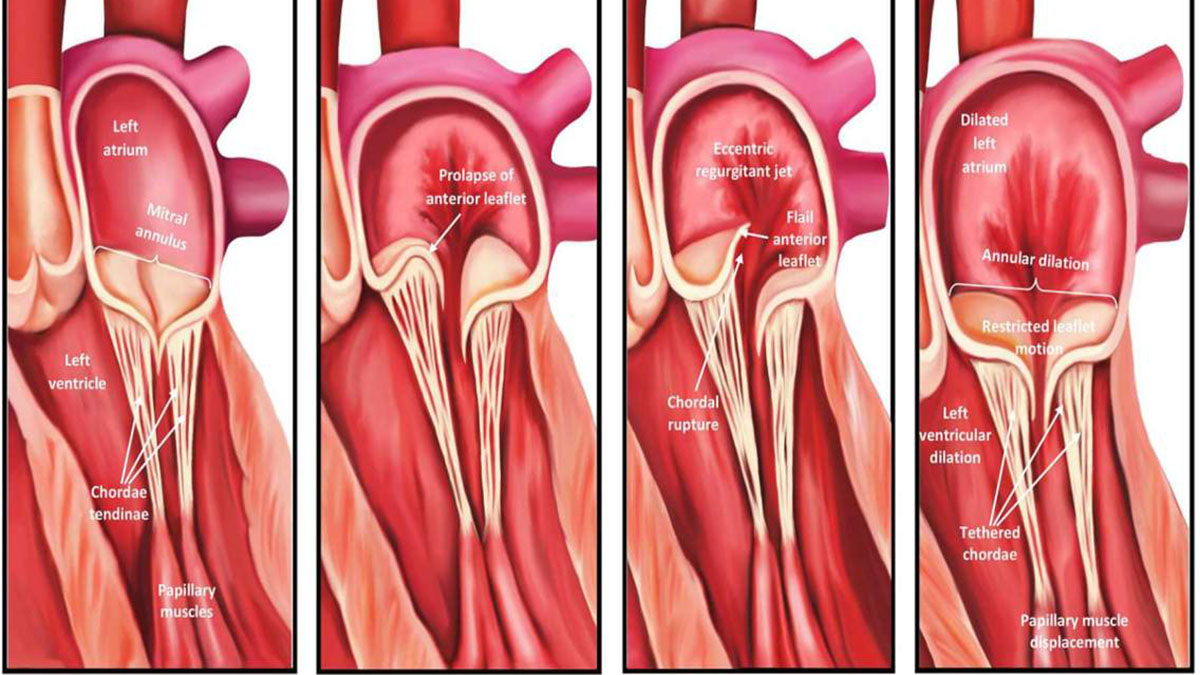
پرولاپس دریچه میترال (MVP) یک بیماری شایع قلبی است، که در آن دریچه میترال به سمت دهلیز چپ خم میشود. همچنین باعث میشود تا دریچه به خوبی بسته نشود و هنگام انقباض بطن چپ، خون به سمت دهلیز چپ برگردد. دریچه میترال، یکی از 4 دریچه قلب است که بین دهلیز چپ و بطن چپ قرار دارد. این دریچهها، باعث میشوند تا خون در قلب به درستی جریان داشته باشد.
درچه صورت بیماران نیاز به جراحی خواهند داشت؟
این مشکل بسیار شایع است و در اغلب موارد هم باعث بروز علامت خاصی نمیشود. به همین دلیل است که بسیاری از افراد مبتلا، از مشکل خود اطلاع ندارند. پرولاپس متوسط و شدید باعث بروز علائم مختلفی از جمله خستگی و تنگی نفس شده و نیاز به درمان دارد. در این موارد، پرولاپس دریچه باعث نارسایی دریچه میترال شده و در کار قلب اختلال ایجاد میکند. این دسته از بیماران ممکن است نیاز به جراحی داشته باشند.
این بیماری درچه افرادی نشان داده شده؟
پرولاپس دریچه میترال میتواند در هر سنی و حتی در کودکان و نوجوانان هم دیده شود. این مشکل در بعضی از افراد زمینه ژنتیکی و مادرزادی دارد.این علائم تقریبا در 2 تا 3 درصد از افراد جامعه دیده میشود. زنان بیشتر به این بیماری دچار میشوند، اما احتمال ابتلا به انواع شدید و نارسایی دریچه میترال در مردان بیشتر است.ب
پرولاپس دریچه میترال چگونه بر سلامت بدن تاثیر میگذارد؟
مهم ترین و خطرناکترین عارضه پرولاپس دریچه میترال، نارسایی دریچه میترال است.این بیماری ممکن است عوارض بسیار جدی از جمله موارد زیر را به دنبال داشته باشد:
- نارسایی قلبی
- اندوکاردیت عفونی
- فیبریلاسیون دهلیزی
- آریتمی های بطنی، که میتواند منجر به مرگ ناگهانی شود.
علائم پرولاپس دریچه میترال چیست؟
در بیشتر موارد، پرولاپس دریچه میترال بدون علامت است. نشانههای بیماری اغلب در موارد شدید دیده میشود و ممکن است شامل موارد زیر باشد:
- اضطراب
- درد قفسه سینه
- سرگیجه
- خستگی
- تپش قلب
- افت فشار خون هنگام ایستادن
علت پرولاپس دریچه میترال چیست؟
پرولاپس دریچه میترال، به علت ضعف فلپهای دریچه ایجاد میشود. این وضعیت به عنوان دژنراسیون میکسوماتوز شناخته میشود. در اغلب موارد نمیتوان علت دقیقی برای آن پیدا کرد. پزشکان حدس میزنند که ژنتیک و وراثت در ابتلا به دژنراسیون میکسوماتوز نقش داشته باشد. پرولاپس دریچه میترال با چندین ژن از جمله FLNA، DCHS1، DZIP1 و PLD1 مرتبط است. برخی از اختلالات بافت همبند هم ممکن است باعث دژنراسیون میکسوماتوز شوند. در این دسته از بیماریها، تولید کلاژن و ساختار آن در بدن دچار اشکال میشود. از این بیماریها میتوان به سندرم مارفان، سندرم اهلرز-دانلوس و سندرم لویز-دیتز اشاره کرد.
تشخیص این بیماری چگونه است؟
با کمک معاینه و انجام برخی تستها و آزمایشها، پزشک میتواند با معاینه و گوش دادن به قلب، چیزهای زیادی را در رابطه با عملکرد و سلامت آن متوجه شود. صداها غیرطبیعی و شنیدن آنها بیانگر احتمال ابتلا به مشکلات دریچه میترال است. گفتیم که این بیماری میتواند زمینه ارثی و ژنتیکی داشته باشد. به همین دلیل پزشک سابقه پزشکی شخصی و خانوادگی شما را هم به طور دقیق بررسی خواهد کرد.
تستهای تشخیص پرولاپس دریچه میترال
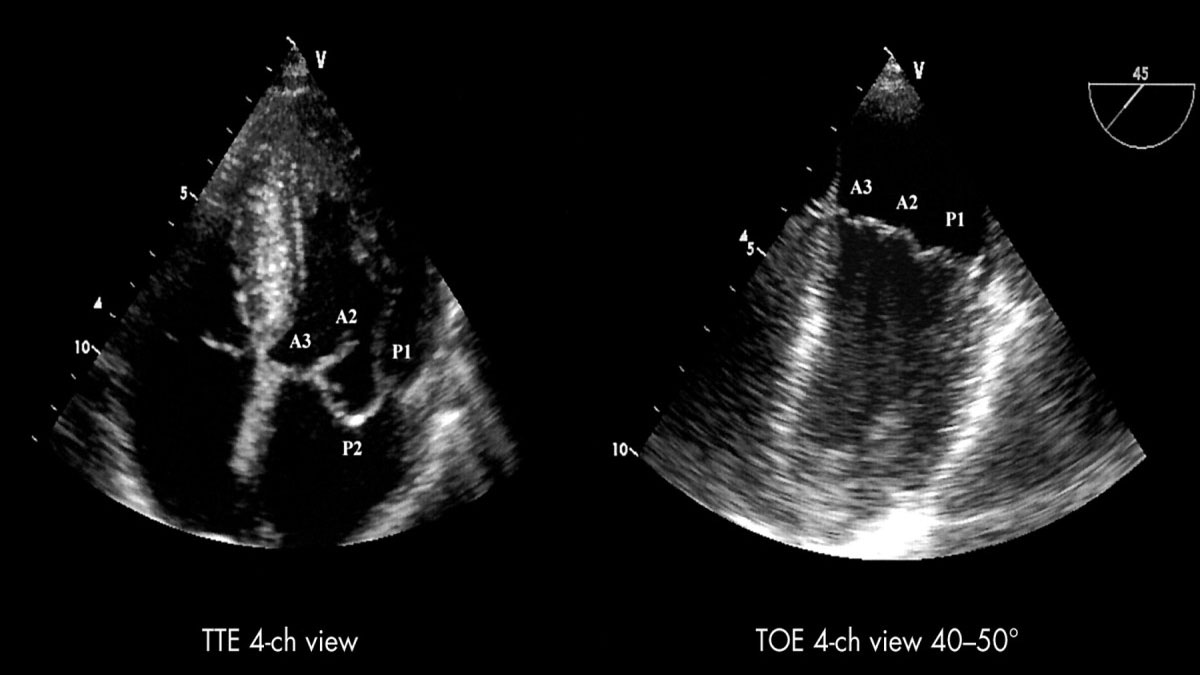
اکوکاردیوگرافی روش اصلی برای تشخیص MVP است. در این روش میتوان با کمک امواج اولتراسوند، ساختار و عملکرد قلب را مشاهده و بررسی کرد. اکوکاردیوگرافی انواع مختلفی دارد، ممکن است به یک یا هر دو این روشها نیاز داشته باشید:
- اکوکاردیوگرافی ترانس توراسیک: این همان نوعی است که بیشتر مردم با آن آَشنا هستند. در این روش، پزشک ابتدا الکترودهایی را روی قفسه سینه شما قرار میدهد. سپس یک ژل مخصوص را روی قفسه سینه شما مالیده و یک پروب مخصوص را روی نواحی مختلف قفسه سینه حرکت میدهد. این پروب میتواند امواج صوتی را ارسال و بازتاب آنها را دریافت کند.
- اکوکاردیوگرافی ترانس ازوفاژیال: اگر پزشک بخواهد قلب را با جزئیات بیشتری ببیند، از این روش کمک خواهد گرفت. در این روش ابتدا به بیمار داروی آرام بخش داده میشود. سپس پزشک یک لوله باریک، که به انتهای آن یک پروب متصل است را به آرامی وارد دهان و مری میکند. با کمک این روش میتوان قلب و ساختارهای آن را با جزئیات بسیار بالاتری نسبت به روش معمولی مشاهده کرد. در کنار اکوکاردیوگرافی، ممکن است پزشک برای رد سایر بیماریها، انجام یک سری آزمایشات دیگر را هم پیشنهاد کند:
- الکتروکاردیوگرافی (ECG/EKG).
- رادیوگرافی قفسه سینه.
- کاتتریزاسیون قلبی.
انواع آزمایشات
در کنار اکوکاردیوگرافی، ممکن است پزشک برای رد سایر بیماریها، انجام یک سری آزمایشات دیگر را هم پیشنهاد کند:
- الکتروکاردیوگرافی (ECG/EKG).
- رادیوگرافی قفسه سینه.
- کاتتریزاسیون قلبی.
درمان پرولاپس دریچه میترال چگونه است؟
بسیاری از افراد مبتلا به پرولاپس دریچه میترال نیازی به درمان ندارند. فرم خفیف بیماری تنها نیاز به پیگیری دارد. پزشک ممکن است بتا بلوکرها را برای مدیریت علائمی مانند سرگیجه یا تپش قلب تجویز کند. اگر فیبریلاسیون دهلیزی یا سابقه سکته در گذشته دارید، ممکن است نیاز به مصرف داروهای ضد انعقاد (رقیق کنندههای خون) داشته باشید. برخی از افراد مبتلا به MVP نیاز به جراحی دارند. دو گزینه اصلی جراحی وجود دارد:
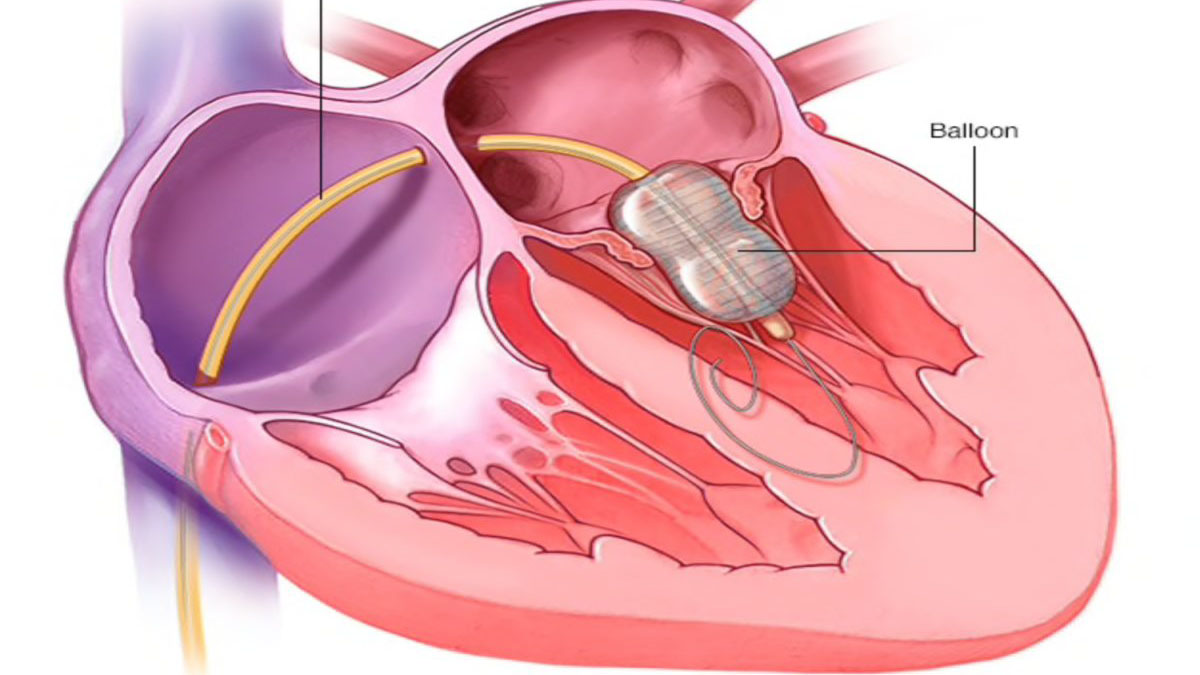
- تعمیر دریچه میترال: در این روش پزشک دریچه را تعمیر و مشکلات آن را اصلاح میکند. این روش برای همه قابل انجام نیست. جراحان این روش را ترجیح میدهند، زیرا برخی خطرات و عوارض تعویض دریچه را به دنبا ل ندارد.
- تعویض دریچه میترال: در این روش، پزشک دریچه معیوب را برداشته و با یک دریچه بیولوژیک یا مکانیکی جایگزین میکند.
جراحی را میتوان باتوجه به شرایط بیمار، به انواع روشهای باز و کم تهاجمی انجام داد. موارد زیادی در تصمیم گیری در رابطه با نوع درمان دخیل هستند، از جمله:
- سن
- سابقه بیماریهای قبلی
- وضعیت سلامتی فعلی
تقریبا از هر 10 فرد مبتلا، یک نفر نیاز به جراحی تعمیر یا تعویض دریچه پیدا میکند. بیمارانی که شرایط زیر را دارند، نیاز به جراحی دارند:
- علائم با گذشت زمان بدتر میشود
- نارسایی شدید
- بزرگ شدن قلب
- آریتمی
روش های پیشگیری چگونه است؟
هیچ راه خاصی برای پیشگیری از پرولاپس وجود ندارد. با این حال میتوان با رعایت برخی نکات، احتمال ابتلا به بیماریهای قلبی و عروقی را کاهش داد و پیشرفت آنها را کندتر کرد:
- فعالیت بدنی و ورزش را در برنامه روزانه خود قرار دهید. پیش از ورزش کردن با پزشک خود مشورت کنید
- ترک سیگار و سایر مواد دخانی
- داشتن رژیم غذایی سالم
- حفظ وزن مناسب
- مدیریت و درمان فشار خون بالا و دیابت
- مدیریت بهتر استرسهای روانی